Vacinas contra a COVID-19

Em 20 de Outubro de 2022:
- Pessoas completamente vacinadas no mundo: 4,951,178,365 pessoas
- Pessoas completamente vacinadas nos Estados Unidos: 223,464,463 pessoas
- Pessoas completamente vacinadas no Brasil: 473,101,635 pessoas
- Respostas alérgicas à vacinação nos EUA: ~4.5 casos por milhão de doses
- Deaths from COVID-19 mRNA vaccination (Pfizer & Moderna) in the US: 0* pessoas
- Deaths from COVID-19 AstraZeneca vaccination in the UK: 19** pessoas (out of 20 million doses = a low risk of ~1/1,000,000)
- Deaths from COVID-19 Johnson & Johnson vaccination: 1** person (out of 7 million doses = a low risk of ~1/7,000,000)
- Mortes de COVID-19 globalmente: 6,553,936 pessoas
- Mortes por COVID-19 nos EUA: 1,054,617 pessoas
- Mortes por COVID-19 no Brasil: 687,423 pessoas
*113 mortes foram relatadas no primeiro mês de vacinação nos EUA, mas as mortes não foram causadas pela própria vacina.
**A causa da morte não foi confirmada, mas suspeita-se de tenha relação com a vacina. Casos adicionais de coagulação sanguínea estão sob investigação mas não causaram mortes adicionais. Todos os tratamentos médicos envolvem algum risco, mesmo que seja pequeno. Sempre converse com um profissional de saúde se você tem dúvidas sobre um tratamento.
Dados obtidos em ourworldindata.org e CDC.gov

Em 20 de Outubro de 2022, as variantes mais conhecidas do vírus SARS-CoV-2 incluem:
- B.1.1.529 - BA.5 (Omicron): Acredita-se que essa variante tenha evoluído na Europa ou na África. Os cientistas sul-africanos foram os primeiros a alertar o resto do mundo sobre a existência da Omicron; ela é encontrada em mais de 100 países e tem se espalhado rapidamente, sendo a variante dominante nos Estados Unidos. É transmitida com mais facilidade do que outras variantes e geralmente causa infecções menos graves, embora infecções graves também possam ocorrer. Reinfecções são comuns, mas para pessoas vacinadas, a maioria delas é leve. As vacinas e reforços da Pfizer e da Moderna ajudam a prevenir os casos graves da doença - portanto, a vacinação ainda é muito importante. Essa variante ainda pode ser transmitida pelos vacinados e até pelos que tomaram reforço recentemente, então o uso das máscaras também é incentivado para todos, especialmente durante períodos de alta transmissão.
- BQ.1 - BQ.1.1 (Omicron subvariants): Novas subvariantes do Omicron BA.5 tem muitas mutações novas, e seus números estão aumentando em muitos países. As mutações sugerem que elas responderão menos às vacinas originais contra COVID-19, mas o novo reforço vacinal específico da Omicron deve oferecer alguma proteção contra os casos graves da doença. O reforço é especialmente importante devido a essas variantes, pois muitos tratamentos com anticorpos atualmente disponíveis provavelmente não serão tão eficazes. O uso de máscaras é fortemente encorajado para que todos evitem essas variantes, especialmente durante os períodos de alta transmissão.
- B.1.617 (Delta/variante de "dupla mutação"): Não é uma variante preocupante atualmente. Encontrada pela primeira vez na Índia, e encontrada em mais de 170 países; os pesquisadores descobriram que ela se espalha mais facilmente e pode ser mais perigosa do que o vírus original; as vacinas disponíveis são muito úteis contra essa variante, embora pareça haver mais casos de reinfecção (ainda não se sabe se isso se deve ao tempo desde a vacinação ou à própria variante Delta).
- B.1.621 (Mu): Não é uma variante preocupante atualmente. Encontrada pela primeira vez em Columbia (EUA), e encontrada em mais de 35 países; essa variante não se espalhou tanto quanto a variante Delta.>
- B.1.1.7 (Alfa): Não é uma variante preocupante atualmente. Encontrada em mais de 70 países; é atualmente a variante mais difundida, sugerindo que se espalha mais facilmente; as mutações alteram a forma da proteína espícula (em inglês, spike), e os pesquisadores descobriram que ele pode entrar em nossas células com mais facilidade; mais dados são necessários, mas essa variante parece causar doenças mais graves.
- B.1.351 (Beta): Não é uma variante preocupante atualmente. Encontrada em mais de 20 países; várias mutações alteram a forma da proteína spike; essas mutações parecem reduzir em cerca de 30% a capacidade dos anticorpos baseados nas vacinas atuais de combater o vírus.
- P.1 (Gama): Não é uma variante preocupante atualmente. Encontrada em pelo menos 3 países; compartilha pelo menos uma mutação com a variante sul-africana que altera ligeiramente a proteína spike; parece ter taxas de transmissão mais altas; os dados sobre o aumento da gravidade da doença não são claros, nem se isso afetará a eficácia das vacinas disponíveis.
Embora algumas dessas variantes tenham taxas de transmissão mais altas, nenhuma delas foi associada a formas mais severas da doença. Algumas empresas produtoras de vacinas já estão trabalhando em versões alteradas das vacinas aprovadas para ajudar a combater as variantes, se necessário.
Ao longo do ano passado, a corrida para fazer uma vacina contra o SARS-CoV-2, o vírus que causa o COVID-19, tem sido uma das principais prioridades dos cientistas. Com tantos tipos de vacinas, às vezes é difícil entender como cada uma funciona. Vamos dar uma olhada em dois tipos principais: RNAm e vacinas de vetor viral.
Os noticiários relatam esses tipos de vacinas como novos. Mas é importante saber que os dois tipos de vacinas são pesquisados há décadas para proteger contra muitos tipos de vírus, como o Zika e o Ebola. As atuais vacinas de RNAm e as vacinas de vetor viral que ajudam a proteger contra COVID-19 contêm material genético que carrega instruções para nossas células. Essas instruções ensinam nossas células a produzir uma proteína. A proteína treina o sistema imunológico para lutar contra o vírus que causa o COVID-19. No entanto, os dois tipos de vacinas diferem quanto a seus ingredientes, o tipo de material genético usado e a forma como eles são administrados.

Vacinas de RNAm
Algumas das primeiras vacinas aprovadas para uso público contra a COVID-19 foram vacinas de RNAm. As vacinas de RNAm da Pfizer-BioNtech e da Moderna fornecem cerca de 95% de defesa contra os sintomas da SARS-CoV-2. Ambas as vacinas precisam de duas doses com pelo menos 21 dias de intervalo (Pfizer-BioNtech) ou 28 dias de intervalo (Moderna). Em pessoas saudáveis, ambas as vacinas oferecem proteção próxima de 100% contra a forma grave de COVID-19.
Ao pensar sobre a “eficácia” da vacina contra os sintomas da COVID versus a doença grave, o que isso significa exatamente? A eficácia das vacinas contra os "sintomas" de COVID-19 refere-se a quaisquer sintomas experimentados, mesmo que sejam muito leves. A eficácia contra "COVID-19 grave" ou "doença grave" refere-se a sintomas mais graves que podem exigir atenção médica. A coisa mais importante a entender sobre todas as vacinas aprovadas é que TODAS oferecem ~ 100% de proteção contra morte causada por COVID-19, mesmo se alguém apresentar sintomas graves. Isso destaca a importância de ser vacinado, e não esperar por um tipo específico de vacina, seja uma vacina de RNAm ou uma vacina de vetor viral. Independente do tipo que você possa tomar, vamos dar uma olhada mais de perto em como elas funcionam.
Como as vacinas de RNAm funcionam
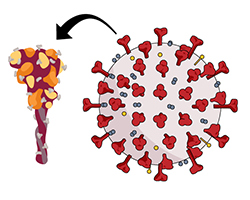
O RNAm, ou ácido ribonucléico mensageiro, está normalmente nas células e dá instruções às células para fazer as proteínas de que precisam para funcionar. As vacinas de RNAm contra a COVID-19 contêm RNAm que fornece às células instruções para fazer uma proteína chamada proteína spike do SARS-CoV-2. A proteína spike está na superfície do SARS-CoV-2 e é a parte do vírus que se liga à superfície da nossa célula para entrar nela.
A proteína spike por si só é inofensiva e não te deixa doente. As vacinas de RNAm contra COVID-19 apenas induzem a produção da proteína spike do vírus e não carregam nenhum vírus vivo, o que significa que ninguém desenvolve COVID-19 com a vacina. O próprio RNAm está dentro de pequenas cápsulas feitas de gorduras chamadas "nanopartículas de lipídios". Elas são absorvidas pelas células do sistema imune após a vacinação.
Uma vez dentro da célula imune, as cápsulas lipídicas liberam o RNAm no citoplasma da célula. A célula lê as instruções do RNAm e produz a proteína spike do SARS-CoV-2. Em seguida, sua célula exibe partes dessa proteína spike em sua superfície. Dessa forma, outras células ficam cientes da proteína e seu sistema imunológico pode responder a ela. O RNAm nunca entra no núcleo da célula, a área onde o DNA é armazenado. Todo o RNAm e outros ingredientes dessas vacinas permanecem no corpo apenas temporariamente e não alteram seu DNA.
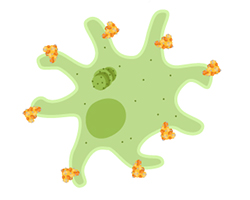
Durante uma resposta imunológica à proteína spike, seu corpo produz anticorpos que se ligam à proteína. As células imunológicas que produzem esses anticorpos são replicadas para produzir mais anticorpos até que seja produzido o suficiente para combater o vírus. Outras células do sistema imunológico são recrutadas para encontrar e destruir as proteínas marcadas com anticorpos. A luta contra as proteínas spike depois da vacina é uma forma de seu corpo aprender a vencê-las.
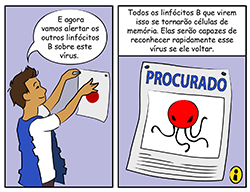
Como parte desse processo, seu corpo também produzirá células de memória do sistema imunológico a partir das células que foram capazes de combater a proteína. Essas células devem ser capazes de reconhecer as proteínas spike no futuro e produzir anticorpos para o vírus completo, ou matar as células infectadas, se o vírus entrar no corpo. Esse processo é muito mais rápido e bem-sucedido quando o sistema imunológico aprende sobre a proteína spike a partir de uma vacina.
Aprendizagem de longo prazo com vacinas
Se o SARS-CoV-2 entrar no corpo depois que alguém estiver completamente vacinado, os anticorpos produzidos para combater a proteína spike se ligarão rapidamente ao vírus e agirão como pequenos sinais de alerta. Eles alertarão outras células do sistema imunológico para eliminar o vírus. Quando ligados ao vírus, os anticorpos também podem impedí-lo fisicamente de entrar nas células e infectá-las. Isso fornece proteção contra infecção para aqueles que foram vacinados contra SARS-CoV-2. Como seu corpo reconhece partes importantes do vírus, ele pode combatê-lo muito mais rápido do que antes, dando ao vírus poucas chances de causar uma infecção grave.
Vacinas de vetores virais
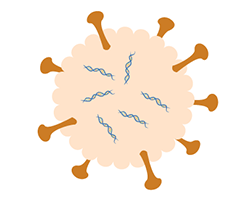
Algumas outras vacinas aprovadas para uso contra SARS-CoV-2 são vacinas de vetores virais. Os vetores virais são versões de um vírus inofensivo que são usados para entregar material genético de outro vírus às nossas células. Você pode pensar nisso como se um pedaço pequeno de genes inofensivos de um vírus contra o qual queremos nos proteger fosse embalado dentro de outro vírus que não nos prejudicará. O material genético do vírus contra o qual queremos nos proteger (neste caso, o SARS-CoV-2) contém instruções para fazer proteínas específicas em uma célula.
As vacinas Oxford-AstraZeneca e Johnson & Johnson contra COVID-19 usam vetores virais. A vacina da Oxford-AstraZeneca causou uma redução de pelo menos 63% nos sintomas causados pelo SARS-CoV-2 e quase 100% de proteção contra a forma grave da doença após duas doses. A vacina da Johnson & Johnson é uma injeção única e é pelo menos 66% eficaz em geral na prevenção de COVID-19 moderado a grave. A vacina Johnson & Johnson é pelo menos 85% eficaz na prevenção de COVID-19 grave e 100% eficaz na prevenção de morte por COVID-19.
Como as vacinas de vetor viral funcionam?
No caso das vacinas de vetor viral contra a COVID-19, o material genético também contém instruções para que algumas das células do sistema imunológico produzam a proteína spike. Porém, essas instruções são compostas de DNA em vez de RNA. Após a vacinação, o vetor viral entrará na célula, como faria um vírus normal. O vetor viral trará o DNA que contém as instruções para produzir a proteína spike até o núcleo da célula. Lá, a célula começará a produzir RNAm que se deslocará para fora do núcleo e para o citoplasma. A partir daí, a proteína spike será feita com base no RNAm que foi produzido. A célula então exibe partes da proteína spike em sua superfície, onde o sistema imunológico pode reconhecê-la como um invasor e lançar uma resposta.
Como as vacinas de RNAm, as vacinas de vetor viral não contêm o SARS-CoV-2 ativo. Portanto, ninguém terá COVID-19 ao tomar a vacina. Além disso, o DNA contido nos vetores virais foi modificado. O vetor viral pode entrar nas células, mas os genes necessários para a replicação desse vírus foram deletados do DNA. Isso significa que os vetores virais não são capazes de se replicar em uma célula e, portanto, não podem causar doenças. O DNA do vetor viral não afeta nossas células porque é eliminado depois que a proteína é produzida. Essas vacinas são mais estáveis do que o RNAm e, por esse motivo, podem ser mantidas por períodos mais longos em temperaturas mais elevadas do que as vacinas de RNAm. Isso significa que essas vacinas de vetor viral podem ser distribuídas a países mais pobres, incapazes de manter a vacina de RNAm congelada por longos períodos de tempo.
O que esperar depois de ser vacinado

As vacinas passam por cuidadosos testes de segurança antes de serem aprovadas para uso público nos Estados Unidos e no mundo. Para as vacinas contra a COVID-19, os dados de segurança de longo prazo continuarão a ser coletados. Todas essas vacinas podem causar alguns sintomas semelhantes aos do resfriado. Os efeitos colaterais mais comuns das vacinas contra COVID-19 são dor no local da injeção e possível dor de cabeça, febre baixa e sensação de cansaço.
É importante saber que esses sintomas se devem à reação do seu sistema imunológico à vacina e à preparação para combater o vírus real se o corpo entrar em contato com ele. Por esse motivo, as pessoas que puderem devem tomar a vacina, para reduzir a disseminação do COVID-19. Certifique-se de não tomar nenhum medicamento desnecessário antes ou logo depois de receber a vacina. Alguns medicamentos, como certos analgésicos, podem reduzir a eficácia do seu sistema imunológico para lançar um ataque completo durante este período de treinamento.
Vacinas e variantes
É natural que os vírus sofram mutações caso sejam transmitidos de uma pessoa para outra por algum tempo. Desde o início de 2020, vimos isso acontecer no caso do SARS-CoV-2. Muitas pessoas estão preocupadas que as vacinas atuais contra o COVID-19 podem não proteger contra as variants do SARS-CoV-2 recém-detectadas. E aí, o que a ciência diz sobre as variantes?
A maioria das variantes do vírus tem mutações na proteína spike. É possível que algumas dessas mutações tornem o vírus mais contagioso do que a cepa pandêmica inicial. Isso significa que, se uma pessoa for infectada com uma nova variante, ela poderá infectar mais pessoas quando estiver doente do que se ela tivesse a cepa pandêmica original. É importante observar que algumas mutações do SARS-CoV-2 podem afetar a eficácia da vacina. No entanto, essas mutações estão em apenas parte da proteína spike, elas não afetam a proteína spike inteira.
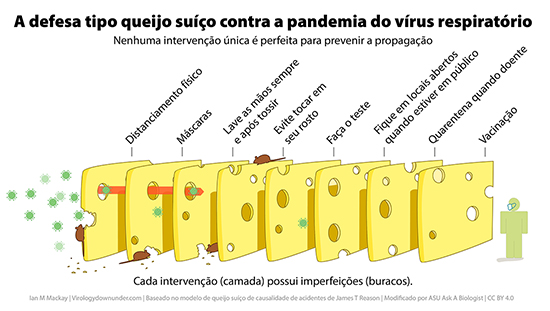
As vacinas atuais contra a COVID-19 treinam o corpo para combater a proteína spike inteira. Se alguém for vacinado e entrar em contato com uma variante, ainda assim deverá ter anticorpos que atuam nas partes da proteína spike que não sofreram mutação. Portanto, esses anticorpos ainda devem ajudar a combater o vírus mutante, embora em alguns casos eles não sejam tão eficazes. Isso não significa que as pessoas não ficarão doentes por causa das variantes, mas terão resultados melhores do que se não tivessem sido vacinadas. Essas variantes também são um bom lembrete para muitas pessoas de que ainda é importante nos distanciarmos socialmente, usar máscaras e lavar as mãos, mesmo depois de termos sido vacinados.
A vacinação com qualquer uma das vacinas disponíveis contra a COVID-19 ainda deve dar alguma proteção contra as variantes que foram descobertas até o momento. Por esse motivo, mesmo que as vacinas sejam menos eficazes contra essas variantes, ter alguma proteção é melhor do que não ter proteção nenhuma. É importante tomar a vacina contra a COVID-19 para ajudar a impedir a disseminação de todas as variantes do SARS-CoV-2.
Referências
https://www.jnj.com/johnson-johnson-covid-19-vaccine-authorized-by-u-s-f...
https://www.astrazeneca.com/media-centre/press-releases/2021/covid-19-va...
https://www.cdc.gov/coronavirus/2019-ncov/more/science-and-research/scie...
https://www.who.int/csr/don/31-december-2020-sars-cov2-variants/en/
Detalhes bibliográficos:
- Artigo: Vacinas contra COVID-19
- Autor: Dr. Biology
- Editor: Arizona State University School of Life Sciences Ask A Biologist
- Nome do site: ASU - Ask A Biologist
- Data de publicação: 14 Apr, 2021
- Data acessada:
- Ligação: https://askabiologist.asu.edu/portuguese/vacinas-COVID
APA Style
Dr. Biology. (Wed, 04/14/2021 - 14:40). Vacinas contra COVID-19. ASU - Ask A Biologist. Retrieved from https://askabiologist.asu.edu/portuguese/vacinas-COVID
Chicago Manual of Style
Dr. Biology. "Vacinas contra COVID-19". ASU - Ask A Biologist. 14 Apr 2021. https://askabiologist.asu.edu/portuguese/vacinas-COVID
Dr. Biology. "Vacinas contra COVID-19". ASU - Ask A Biologist. 14 Apr 2021. ASU - Ask A Biologist, Web. https://askabiologist.asu.edu/portuguese/vacinas-COVID
MLA 2017 Style

Durante a pandemia de COVID-19, muitos artistas pintaram arte de rua com imagens de esperança. Pintura de Will Phillips.
Faça o teste em nosso simulador de COVID para ver como diferentes medidas de segurança podem afetar a propagação do vírus que causa o COVID-19.
Be Part of
Ask A Biologist
By volunteering, or simply sending us feedback on the site. Scientists, teachers, writers, illustrators, and translators are all important to the program. If you are interested in helping with the website we have a Volunteers page to get the process started.

